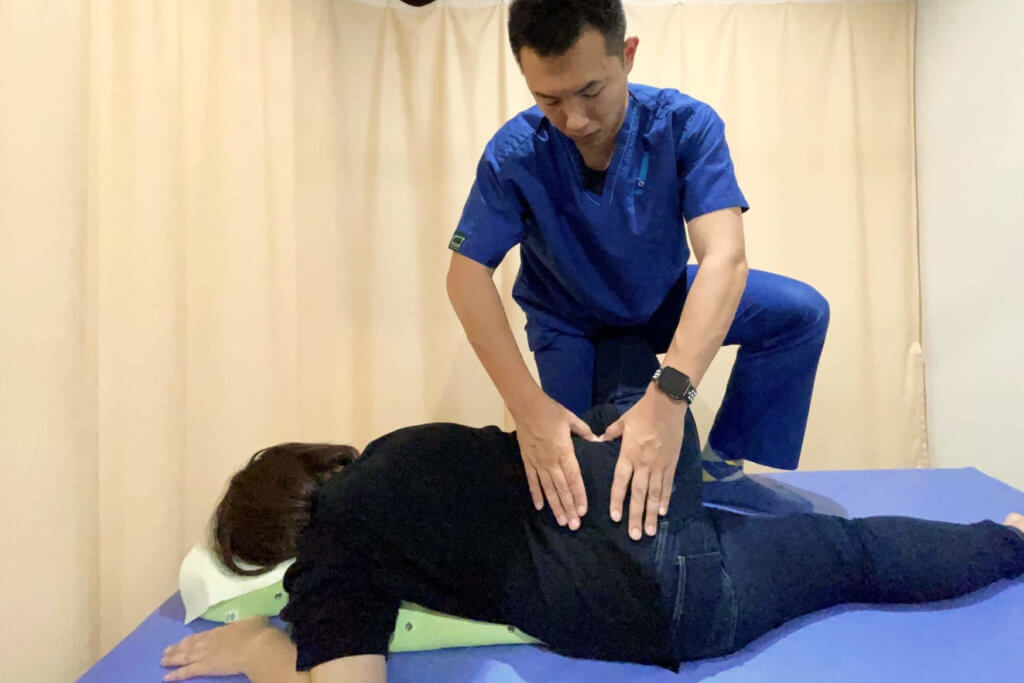
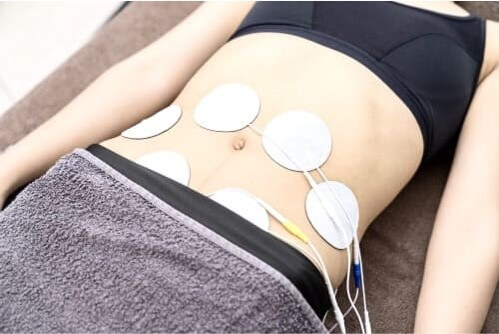
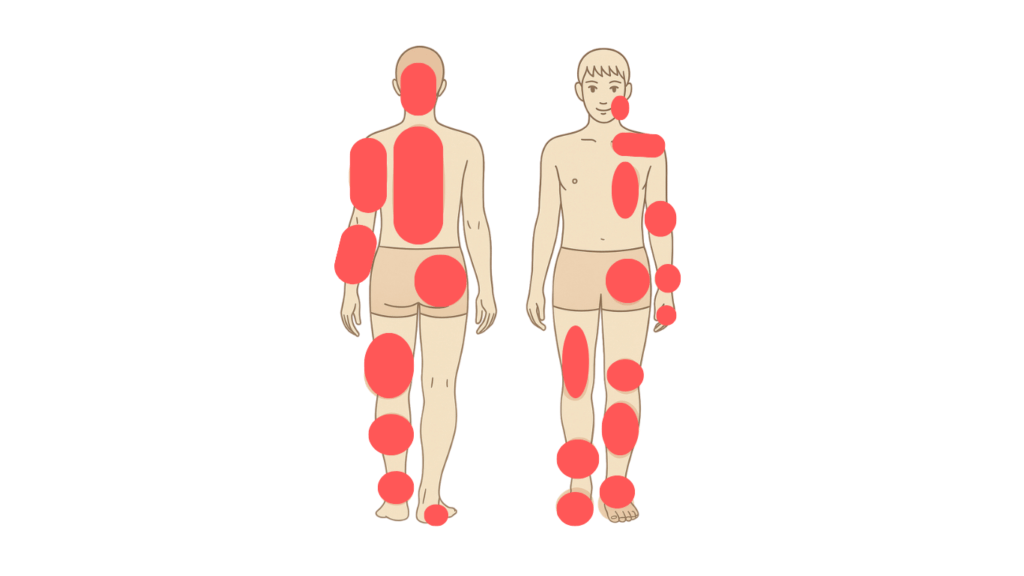
肩こり腰痛や関節痛、神経痛などの慢性症状コースと骨折や捻挫など、お怪我の急性コースに分かれています
料金表
 LINE登録にて自動的に適応させていただきます
LINE登録にて自動的に適応させていただきます
LINEからのお問い合わせで初回(税込)8,000円になります
✳️直近2週間は混みあっております。ご希望の方はごお早めにご連絡ください!
 【画面をタップすると登録画面に変わります】
【画面をタップすると登録画面に変わります】
| 通常施術 | 料金 |
| 初回(60分〜80分) | 16,500円 |
| 2回目以降(20〜30分) | 8,000円 |
*いずれも税込価格です
初回(2回目以降)の流れ(タップして必ず読んでください)
初回… 16,500円(税込) 初回は問診・全身検査・カウンセリング・施術の順に進み、所要時間は60分程度を予定しております。問診票などの記載もございますので、余裕をもって10分前を目安にお越しください。
なお、当院は全ての方へ【整復操作や超音波施術】を行っておりますので、明確に一律料金となります。問診・全身検査後に最適な施術プランを考案してから施術を開始します。
*紹介カードをお持ちの方は【特別価格】
になりますので、来院時にご持参ください
*時間外対応は通常料金になります
2回目以降… 8,000円(税込)初回の検査結果を元に施術を進めていきます。改善状況を考慮した上で再び整復や医療機器を1箇所につき【数秒〜数分ずつ】行います。継続した施術によって患部の状態が安定します。治癒過程を考慮した上で、セルフケアの内容を追加・変更します。
※通院最終日より2ヶ月以上の期間がある場合は、再検査料(+2,000円)が発生いたします。
※現金払いのみとなっております
*予約受付の時間外は別途2,200円かかります
*クレジット払い:一部コース【詳細は院内にて】
当院は完全予約制のため、ご予約に関しましては電話やメール、LINEにて承っております。
*施術中や時間外は電話に出られないことがあります。折り返しのお電話をご希望の方は、留守番電話にご連絡先を残しておいて下さい。後ほど掛け直しさせていただきます。
予約方法のご案内
LINE予約

公式LINEにご登録後、自動返信メッセージの内容をもとに、お悩みの症状やご希望の日時、コースをご返信ください。
メール予約

24時間受付可能なメール予約の項目へ移動します。
メールの内容を確認後、当院より返信いたします。
電話予約

施術時は対応できない場合があります。折りかえしの電話をご希望の方は、番号とお名前をメッセージに残して下さい。
膝・股関節痛
【初回:約80分・2回目以降:30分】
神経痛(手足の痺れ:坐骨神経痛)
【初回:約80分・2回目以降:30分】
プレミアム整体
【初回:約90分・2回目以降:50〜60分】

33,000円(税込)
遠方からお越しの方、施術&EMS(電気)加えて体づくりのための体操を習得したい方。初回約90分・2回目以降50〜60分のマンツーマンコースです。
【ボディメイク;痩身】
【1セット:約30分】

エステでは決して叶わない、時短トレーニング&ダイエットを融合させた治療院ならではの特別メニューです。最近注目されている電磁パルスを、豪華に2箇所も同時に受けられる、夢のような時間
税込:8,000円(税込)
医療用インソール
【足部評価と足の計測:約10〜20分程度】

医療用のインソールのため、履いて歩くだけで足のインナーマッスルが強化されて、足の骨が矯正される世界に一つだけのMyインソール!
税込:17,000円〜(税込)
JOYトレ【EMS】
【1セット:20分】連続2セットまで(可)

4,000円(税込)
電気刺激による体幹トレーニングを行います。
当院をご利用後、インナー検査にて要必要とされる方にご案内する特別コースとなります。(継続コースは別料金となります)
自律神経コース
専用コースとして3パターンの内容があります
健康保険の取扱いについて
ふくふく接骨院・整骨院では、完全自費施術となっているため健康保険証をご準備いただく必要はありません。
※ぎっくり腰や寝違え捻挫や肉離れなどのスポーツ外傷なども自費にて対応させていただきます(現時点)

外傷診療(外来、急患)
料金
料金改定のお知らせ
2025年11月末より施術の価格を以下のように改定させていただきます。(2026/02/25時点)
| | 幼児 | 学生(18歳)以下 | 大人 |
|---|
予約施術
急性期 | 8,800円(主に肘内障) | 11,000円
*セット割参照 | 14,500円
*セット割参照 |
|---|
時間外
急患対応 | +2,200円 | +5,500円 | +8,800円 |
|---|
2か所目以降
+1箇所ごと | 3,300円 | 5,500円 | 8,800円 |
|---|
エコー検査料
+1箇所ごと | 2,500円 | 3,000円 | 3,500円 |
|---|
*初めて方(新患)、急患(新しくケガをされた方)は極力対応いたします。
*急患対応の場合でも事前に必ずラインやお電話の後ご来院ください。
*料金には画像診断料も含まれております(エコー料金は初回のみ、材料は施術費用に入ります)
初診・経過観察セット
| 学生(18歳以下) | 3枚組(通常33,000円→30,000円)3,000円引き
*1回あたり1,000円お安くなります。 |
|---|
| 大人 | 3枚組(通常43,500円→40,000円)
*総額から3,500円お安くなります。 |
|---|
取扱症例(部位別)

詳細は次のテキスト(頭部、顔面部から右)or外傷専用ページにて
頭部、顔面部
頭痛、突発性難聴、めまい(椎骨動脈の血流障害によるもの)、メニエール、顎関節症、顔面神経痛
顎関節症
顎関節症(顎がガクガクいう、開けにくい、痛い)
「口を開けると痛い」「大きな口を開けられない」
顎関節は最大開口位(大きく口を開けた)だけで亜脱臼状態になるので比較的に受傷しやすい箇所になります。
顎関節の問題点は骨の形に凸凹が多い、かつ筋肉が細い、そして筋肉量が少ないことです。
マッサージしようにも筋肉の幅が小さいため効果的なマッサージは出来ない、そして筋肉を緩ませないと口を大きく開けられないために超音波が有効になってきます。
よほど顎関節の状態が悪いということでなければ、およそ数回の施術で終了します。
顎関節脱臼(open lock)(口が開いたまま閉じなくなる)
顎関節脱臼(Open Lock 状態)では関節包の損傷は生じず、開口動作において、関節円板と関節頭の動きに不調和が生じ、関節円板の前方肥厚部を関節頭が乗り越えている状態です。その不調和の誘因には様々なものが考えられており、関節の不適合、加齢におる変形、歯の咬み合わせ不適当、円板の変性などが挙げられます。また妊婦さんでは分娩時期が近づくと顎関節が脱臼しやすく、これは分娩に向けてのホルモンバランスの変化によるためと考えられています。
これらの症状には整復術を施します。
頭頭痛・片頭痛痛
一度、病院で受診された方での来院をオススメします。検査で脳や血管に異常が見られない場合は、首のこりや肩周りの筋肉の張りが原因になっていることが多いです。首(頸部)の筋肉が張ることで、偏頭痛を引き起こすことがあります。
重要なのは、なぜ筋肉が張るのかという“原因”を正確に見極めること。
当院では、その根本原因にあたる部位にアプローチし、再発を防ぐ体づくりを目指します。そのため複数回にわたっての施術が必要になります。
意外思われるかもしれませんが、頭痛の原因が首(頸部)の“こり”にあることも少なくありません。
自分では首が凝っていると感じていなくても、実はその影響を受けているケースがあります。
実際に、私自身も首のこりが原因で偏頭痛のような症状を経験したことがあります。
目が乾いたり、片方の目から涙が出たりなどの症状もありました。
首の緊張を整えることで、こうした頭痛が軽くなる方も多くいらっしゃいます。
詳細は外傷専用ページにて

頚部
寝違え、頚椎症、頚椎症性神経根症、頚部脊椎管狭窄症、頸椎ヘルニア、ムチウチ
ムチウチ
ムチウチと聞くと、交通事故を思い浮かべる方が多いかもしれません。
しかし、実は交通事故だけが原因ではありません。
たとえば、転倒して尻もちをついたとき――。
その瞬間、頭が大きく揺れることで、首にムチウチと同じような衝撃が加わることがあります。
つまり、日常の中の“ちょっとした衝撃”でも、首を痛めることがあるのです
ムチウチの症状とその隠れた原因について
ムチウチは、症状の現れ方に大きな個人差があります。
早い方では受傷直後から数日で出現しますが、遅い方では数年後に症状が出ることもあります。
一般的には「首そのものが損傷している」と考えられがちですが、
実際には背中側(肩甲骨の内側)の筋緊張が根本原因となっているケースも少なくありません。
首を前に倒す動作では、脊柱起立筋(背筋)が伸ばされて、首の根本(第7頸椎;隆椎)を支点として動きが生じます。
このときに、肩甲骨の内側(背筋)の筋肉が硬くなっていると、本来伸びるべき支点より下の筋肉が十分に動かず、
その分、支点より上の筋群に過剰な伸展ストレスがかかります。
その結果、首の筋肉に疲労物質が蓄積し、痛みや違和感、結果的に頭痛などの症状として現れます。
こうした場合は、首だけを施術するのではなく、背面部の特に、肩甲骨周囲の筋緊張を緩めて柔軟性を回復させることが重要です。
そして体全体のバランスも整えることで、頸部への負担を更に軽減し、症状の根本改善へと導くことが可能になります。
詳細は外傷専用ページにて
肩部(鎖骨~肩)
肩こり、インピンジメント障害、肩関節周囲炎(40肩・50肩、腱板損傷、上腕二頭筋長頭腱炎、肩峰下滑液包炎)野球肩、肩関節脱臼、バンカート損傷、ヒルサックス損傷、ベネット障害
肩こり(肩こりページへ進む)
肩こりの場合、原因を取り除けないものも存在するため、あくまで施術のみでは「症状緩和」となります。
いわゆる「肩こり」というものは肩、背中の筋肉(僧帽筋)や首の筋肉の緊張なので、医療機器の超音波だけでも十分に改善します。
が、日常生活動作や再発防止においては、背筋の簡単な体操などが必須になります。
施術による効果としては、医療機器(超音波の振動効果)の特性で、強く筋肉が緊張していても、マッサージのように筋肉の繊維を断裂する事があり得ませんので、揉み返しはありません。
⇩詳細/肩こりには“2つのタイプ”があります
「肩こり」と一言でいっても、実は大きく分けて 2つのタイプ があります。
ひとつは、肩関節周辺のこり。
もうひとつは、首に近い部分(頸部寄り)のこりです。
今回は、その中でも多くの方が悩まれている
いわゆる“一般的な肩こり”がなぜ起こるのかについて、当院の考え方をもとにお話しします。
肩こりの主な原因のひとつとして考えられるのが、
僧帽筋が頭と腕の重さを支え続けていることです。
私たちの頭は体重の約10%ほどの重さがあり、
さらに腕の重さも加わることで、僧帽筋には常に負担がかかっています。
筋肉は、
・動かしている時は血流が増え
・酸素や栄養が届きやすくなります
しかし、肩こりの場合は
「支えているだけ」の状態が長く続くため、
血流が十分に増えず、筋肉が酸欠状態になりやすくなります。
この状態が続くと、筋肉内ではエネルギーを生み出す過程で乳酸が蓄積しやすくなります。
乳酸が増えると筋肉は硬くなり、さらに血流が悪化するという
悪循環が生まれてしまいます。
肩こり対策の基本は、
僧帽筋にかかる負担を一時的でも減らしてあげることです。
例えば、
・腕の重さを一度リセットする(頬杖をつく、机に手をのせる)
・肩をすくめず、力を抜く時間をつくる
といったことがポイントになります。
姿勢を意識するだけでも、
肩まわりの負担が軽減されるケースは少なくありません。
✔ 肩を回す運動
肘に力を入れず、肩を大きくゆっくり回してみましょう。
筋肉の緊張が和らぎ、血流改善が期待できます。
✔ 温めるケア
肩こりには、温湿布や入浴がおすすめです。
冷やすと血流が低下する可能性があるため、基本は「温める」ケアが適しています。
✔ 入浴中のケア
お風呂では浮力によって腕の重さが軽減されます。
肩にシャワーを当てながら入浴すると、よりリラックス効果が高まります。
セルフケアで一時的に楽になっても、
姿勢のクセや身体の使い方、筋バランスが崩れたままだと
肩こりは繰り返しやすくなります。
当院では、
・肩だけでなく首・背中・骨盤との連動
・立ち姿勢や動作のクセ
・筋肉と関節のバランス
を総合的に評価し、
「なぜ肩に負担がかかっているのか」を大切に考えた施術を行っています。
慢性的な肩こりでお悩みの方は、
一度ご自身の身体の状態を見直してみることをおすすめします。
四十肩・五十肩
中年以降、特に50歳代に多くみられ、その病態は多彩です。
関節を構成する骨、軟骨、靱帯や腱などが老化して肩関節の周囲に組織に炎症が起きることが主な原因と考えられています。肩関節の動きをよくする袋(肩峰下滑液包)や関節を包む袋(関節包)が癒着するとさらに動きが悪くなります(拘縮または凍結肩)。
一般的に「五十肩」と呼ばれている症状は、
医学的には 回旋腱板損傷 を指すことも多い状態です。
なお、「四十肩」という正式な医学用語はありません。
回旋腱板とは、
棘上筋・棘下筋・小円筋・肩甲下筋
この4つの筋肉の総称で、
これらのいずれかが損傷した状態を「回旋腱板損傷」といいます。
回旋腱板は、腕を大きく動かすための筋肉ではなく、
肩関節の動きを細かく調整する バランサー(安定装置) の役割を担っています。
そのため、損傷が起こると
✔ 傷ついた筋肉が 引き伸ばされる動き
✔ 肩関節の安定が保てない動作
こうした場面で痛みが出やすくなります。
簡易的な判断基準のひとつとして、
腕を上げられるか、90度の位置で水平に保てるかどうかがあります。
・腕を保つのがつらい
・力が抜けて下がってしまう
このような場合、回旋腱板損傷(腱の断裂含む)が疑われます。
症状が慢性化すると、
✔ 強い痛みは軽減
✔ しかし 肩の動かしづらさ(可動域制限) が残る
というケースが多く見られます。
これは、損傷自体は修復されていても、
回旋腱板の新しいバランスに 主動筋がうまく適応できていないため、
一部の筋肉に常に余計な力が入ってしまうことが原因と考えられます。
回旋腱板周囲では、
筋肉に石灰沈着が起こり硬くなる場合があります。
ただし、適切な可動域運動を行うことで血流が促進され、
筋肉が徐々に柔らかくなることも少なくありません。
可動域改善で最も重要なのは、
【肩関節を完全に脱力する感覚を身につけること】です。
五十肩の方は、
人に腕を動かしてもらっていても、
ある角度で無意識に力が入ってしまうことが多くあります。
この余分な力こそが、可動域制限の大きな原因になります。
理想は、他人に腕を動かしてもらい、
ご自身はできるだけ力を抜くこと。
それが難しい場合は、
重たい物(アイロンなど)を持っての振り子運動がおすすめです。
⚠️ 注意点
・腕を振るのではなく重りを支点に、身体をゆっくり揺らすこと
腕を自分で振ってしまうと、
肩関節周囲の筋肉に負荷がかかり、逆効果になることがあります。
当院では、「痛い場所だけ」ではなく
肩関節を総合的に評価します。
五十肩は、正しい理解と段階的なアプローチによって、
経過観察より早期に回復を目指すことができる症状です。
肩の痛みや動かしづらさでお困りの方は、どうぞ一度ご相談ください。
亜脱臼とは?
「亜脱臼」とは、
関節が完全に外れてはいないものの、本来の位置からわずかにズレている状態を指します。
特に肩関節は、関節の受け皿である「関節窩(かんせつか)」が
上腕骨の丸い骨頭よりも小さく作られているため、構造上どうしても 亜脱臼を起こしやすい関節です。
これは肩が大きく動くための“機能性”を優先した構造によるものです。
子供の肘が抜けたものも肘の亜脱臼(肘内障)
亜脱臼では、
✔ 特定の方向に腕を動かしたときだけ痛む
✔ 動かせるが、引っかかる感じがある
といった症状が多く、五十肩と似た症状を示すことも少なくありません。
当院では、次の点を重要な判断材料としています。
・腕を水平まで上げた位置で痛みが出るか
・水平挙上中に肩甲骨が過剰に動いていないか
腕を上げる際、本来あまり動かないはずの肩甲骨が大きく動く場合、
肩関節そのものが安定していない可能性があります。
このような場合、亜脱臼が関与している可能性が高いと考えられます。
亜脱臼といっても、
関節がズレている状態であることに変わりはありません。
そのため当院では、脱臼に準じた整復術を行い、
関節を本来の位置へ正確に戻します。
整復直後は、
・違和感
・軽い痛み
・感覚が残る感じ
が一時的に出ることがありますが、多くの場合、翌朝には大きく改善しているケースがほとんどです。
関節窩(かんせつか)
関節の中で、丸い骨(骨頭)を受け止める部分。
ボールジョイントの「受け皿」のような役割をしています。
肩の痛みを
「五十肩だから仕方ない」と判断してしまうと、
本来は整復で早期に改善できる状態を見逃してしまうこともあります。
当院では、
✔ 関節の位置
✔ 肩甲骨の動き
✔ 筋肉と関節の連動
を総合的に評価し、本当の原因に対して必要な処置を行うことを大切にしています。
肩の痛みや動かしづらさでお悩みの方は、
ぜひ一度ご相談ください。
詳細は外傷専用ページにて
胸部(胸、脇腹)
肋骨骨折、肋間神経痛、肋軟骨障害
肋骨骨折
肋骨骨折はレントゲンでも分かりにくく見過ごされてしまう事も多々あります。肋骨部分の骨と軟骨の境目の部分で発生する事が多いです。
当院では徒手検査とエコー検査を組み合わせる事で評価していきます。
基本は患部に負担がかからない様にする固定と、患部の修復(超音波や電気、温熱治療)、背部の筋肉、背骨の動きをつける様な施術になります。
肋間神経痛
詳細は外傷専用ページにて
上腕・前腕
上腕骨骨折(顆上、外顆、etc.胸郭出口症候群)
橈骨骨折(コーレス、スミス、バートン、etc.)
尺骨骨折(肘頭、茎状突起、etc.)
前腕骨骨折(モンテギア、ガレアッジ、両骨、etc.)
詳細は外傷専用ページにて
肘部
テニスエルボー(外側上顆炎)、野球肘(内側上顆炎)、肘関節脱臼、OCD(離断性骨軟骨炎)、変形性肘関節症、小児肘内障、肘部管症候群
詳細は外傷専用ページにて
手関節、手部
手根骨骨折、手根骨脱臼、手根管症候群、ギヨン管症候群、TFCC損傷、ド・ケルバン、ガングリオン、後骨間神経麻痺、腱鞘炎
詳細は外傷専用ページにて
手の甲、指、親指
手の甲
中手骨骨折(ボクサー骨折,パンチ骨折)
指
突き指、マレットフィンガー、スワンネック変形、ボタンホール変形、指節骨骨折、指関節脱臼、ばね指、後骨間神経麻痺(下垂指)、正中神経麻痺(猿手)、尺骨神経麻痺(鷲手)、肘部管症候群
親指
弾発指、ベネット骨折、ローランド骨折
詳細は外傷専用ページにて
腰背部
ぎっくり腰、腰椎椎間板症・ヘルニア、腰部脊柱管狭窄症、腰椎分離症、すべり症、変形性腰椎症、慢性腰痛、運動後の腰痛、脊椎圧迫骨折、骨盤骨折
横手市で整体・腰痛改善なら-ふく…
【腰痛の種類と正しい対処法】 | 横手市で整体・腰痛改善なら-ふくふく接骨院・整骨院
〜ぎっくり腰・ヘルニア・慢性腰痛・運動後の腰痛をまとめて解説〜 腰痛といっても原因はさまざまです。同じ「腰が痛い」という症状でも、発生メカニズム・対処法・治るス…
詳細は外傷専用ページにて
臀部
坐骨神経痛、梨状筋症候群、尾骨骨折
詳細は外傷専用ページにて
股関節
変形性股関節症、ばね股、臼蓋形成不全、先天性股関節脱臼、大腿骨頚部骨折
股間節脱臼(幼児先天性、成人外傷性)、ペルテス病
詳細は外傷専用ページにて
大腿部
肉離れ、腸脛靭帯炎、大腿骨骨折
詳細は外傷専用ページにて
膝関節
ひざ痛、膝蓋骨骨折、膝蓋骨外側脱臼、前・後十字靭帯損傷、内・外側側副靭帯損傷、半月板損傷、ヒダ障害、テーピング、骨挫傷、変形性膝関節症、ランナー膝、サプリ
ひざ痛
「膝が痛いんです」
これは外来でとても多く聞く言葉です。
ですが実は、【膝】という場所は一つの関節ではありません。
どこに炎症や負担が起きているかによって、
原因も、対処法も、やってはいけないことも変わってきます。
① 大腿骨 ― 脛骨(けいこつ)【大腿脛骨関節】
いわゆる膝のメインの関節で、
歩く・立つ・しゃがむときに最も負荷がかかる部分です。
② 膝蓋骨(お皿) ― 大腿骨【膝蓋大腿関節】
階段の上り下りや正座、立ち上がり時に痛みが出やすい場所です。
*脛骨 ― 腓骨(ひこつ)【上・脛腓関節】
あまり知られていませんが、
膝の安定性やねじれ動作に深く関わる関節です。
膝は靱帯によって安定していますが、
どの靱帯を傷めているかで症状は大きく異なります。
・膝蓋靱帯
・内側側副靱帯(MCL)
・外側側副靱帯(LCL)
・前十字靱帯(ACL)
・後十字靱帯(PCL)
「捻った」「ぶつけた」「急に方向転換した」など、
受傷のきっかけによって疑われる靱帯も変わります。
・関節包(関節を包む袋)
・内側半月板
・外側半月板
これらが炎症や損傷を起こしている場合、
✔ 曲げ伸ばしで引っかかる
✔ ある角度だけ痛い
✔ 腫れやすい
といった症状が出ることがあります。
同じように見える膝の痛みでも、
・固定すべきなのか
・温めるべきなのか
・安静が必要なのか
・動かした方が良いのか
は、炎症が起きている場所によって真逆になることもあります。
当院では、
「膝が痛い」という結果だけを見るのではなく、
どこで・なぜ・どうして痛みが出ているのかを評価し、
それに合わせた施術とケアを行っています。
湿布やサポーターで様子を見ているうちに、
かえって長引いてしまうケースも少なくありません。
「ただの膝痛」と自己判断せず、
原因をはっきりさせることが回復への近道です。
膝の痛みでお困りの方は、
どうぞ一度ご相談ください。
テーピング
「テーピング=痛くなってから巻くもの」
そう思われている方は、実はとても多いです。
しかし本来のテーピングの考え方は、
「ケガをする前の予防」や「再発防止」のためのものです。
痛みが出てから何となく巻いても、
期待しているような保護や安定は得られないことがほとんどです。
テーピングには大きく分けて、
目的の異なる2種類があります。
① 動作を助ける「動作補助テーピング」
・筋肉や関節の動きをサポート
・スポーツ時のパフォーマンス維持
・疲労によるフォーム崩れの予防
比較的伸縮性のあるテープを使用します。
② 動きを抑える「可動域制限テーピング」
・靱帯や関節の保護
・不安定な方向への動きを防止
・再受傷の予防
固定力の高い、伸びにくいテープを使用します。
同じ「テーピング」でも、
目的が違えば巻き方もテープも全く別物です。
膝のテーピングが難しい理由
膝には、
・5つの主要な靱帯
・内側半月板/外側半月板
と、多くの構造が集まっています。
そのため膝のテーピングには
少なくとも7種類以上の考え方が存在します。
たとえば──
内側側副靱帯を痛めているのに
膝蓋靱帯を守るテーピングをしても、
本来守りたい場所は全く保護されません。
これは、
「場所と目的がズレたテーピング」だからです。
とりあえず巻く…は逆効果になることも
・動かした方がいいのに固定してしまう
・血流を阻害して回復を遅らせる
・関係ない部位に負担をかける
このようなケースも、実際に少なくありません。
テーピングは正しく使えば有効、間違えば意味がない
非常に専門性の高い技術です。
当院では、
・どこを痛めているのか
・何を守るためのテーピングなのか
・動かすべきか、抑えるべきか
を明確にしたうえで、
必要な場合にのみテーピングを行います。
「巻けば安心」ではなく、
「意味のあるテーピング」を。
それが、身体を守る一番の近道です。
サプリ
関節液とグルコサミン・コンドロイチン
〜本当に“関節に効く”のでしょうか?〜
テレビや広告でよく見かける
「グルコサミン」「コンドロイチン」。
「関節軟骨に良い」「膝を復活させる栄養素」といったイメージをお持ちの方も多いと思います。
当院にも、
「飲んだ方がいいですか?」
というご質問をよくいただきます。
ここでは、身体の仕組みから見た当院の考え方を、わかりやすくお伝えします。
そもそも関節軟骨や半月板は再生しにくい組織
膝の半月板や関節軟骨は、
- 血管がほとんど通っていない
- 栄養は関節液から拡散で受け取る
- 基本的に自己再生能力がとても低い
という特徴があります。
一部、半月板の外側には血流がある方もいますが、
それでも損傷した軟骨が元通りに再生する力は非常に限られているのが現実です。
👉 つまり、
「飲めば軟骨が再生する」というイメージには、
身体の構造上、少しギャップがあると考えています
グルコサミン・コンドロイチンは“そのまま”関節に届く?
これらはどちらも糖を基本骨格とする成分(配糖体)です。
私たちが口から摂取すると、
- 消化・分解され
- 小腸からブドウ糖などの形で吸収され
- 血液に乗って全身へ運ばれます
つまり、
👉 「グルコサミン」「コンドロイチン」という形のまま
膝関節に集中的に届くわけではありません。
そこから再び、
- 必要な部位に
- 必要な量だけ
- 同じ構造として再合成される
その確率がどれほどか、というと――
現実的にはかなり限定的と考えられます。
医食同源は、修復できる状態があってこそ
「食事で身体を整える」という考え方はとても大切です。
ただしそれは、
✔️ 身体が修復モードに入っている
✔️ 組織が回復可能な状態である
ことが前提になります。
すでに、
- 軟骨がすり減っている
- 炎症が強い
- 関節内に水が溜まっている
といった病変が進行している状態では、
栄養を入れるだけで組織が元通りになる、というのは現実的ではありません。
膝に水が溜まりやすい方は要注意
関節に水が溜まる=関節内で炎症が起きている状態です。
このときに、
「関節液の材料になる」と言われる成分を多く摂れば、
👉 理論上は関節液の産生がさらに促され、
水腫が強くなる可能性も考えられます。
もちろん個人差はありますが、
少なくとも誰にでも安全で有効と言い切れるものではない…というのが当院の見解です。
当院が大切にしている考え方
当院では、
- なぜ炎症が起きているのか
- なぜ軟骨に負担がかかっているのか
- なぜ水が溜まる状態になっているのか
という原因そのものを評価し、施術することを最優先します。
✔️ 関節のズレ
✔️ 骨配列や荷重バランス
✔️ 筋緊張や動作のクセ
✔️ 外傷や微細損傷の残存
これらを改善し、関節がこれ以上傷まない環境を作ることが先だと考えています。
サプリメントは「魔法」ではありません
グルコサミンやコンドロイチンを
完全に否定するものではありません。
ただし、
👉 「飲めば治る」
👉 「軟骨が再生する」
という期待を持ってしまうと、
本来向き合うべき“原因”から目が逸れてしまうことがあります。
まとめ
- 軟骨・半月板は再生能力が低い組織
- 摂取した成分がそのまま関節に届くわけではない
- 炎症が強い時期は、まず環境を整えることが最優先
- サプリは補助的な位置づけとして考えるのが現実的
「何を飲むか」よりも、「なぜ今その関節が傷んでいるのか」
そこを一緒に見つけ、整えていくことが、
結果的に一番の近道だと当院は考えています。
膝や関節の痛みでお悩みの方は、どうぞ一度ご相談ください。
詳細は外傷専用ページにて
下腿部
オスグッド・シュラッター病、シンスプリント(脛骨過労性骨膜炎)、下腿骨骨折、肉離れ
腓腹神経障害
オスグッド・シュラッター病
人の骨格は、だいたい22〜23歳ごろで完成すると言われています。
それまでは成長の途中にあり、骨はまだ“やわらかく・未熟”な状態です。
つまり成長期の身体は、
筋肉は強くなりやすいけれど、骨はまだ弱いというアンバランスな時期なのです。
膝のお皿の下が出っ張って痛い…それは「オスグッド病」かも
成長期のスポーツを頑張っているお子さんに多いのが、
- 膝のお皿の下が腫れる
- 押すと痛い
- 走る・跳ぶと痛みが強くなる
この症状は【オスグッド・シュラッター氏病(オスグッド病)】と呼ばれ、
骨が引っ張られて“剥がれかける”ことで起こる障害です。
なぜ骨が剥がれるのか?
太ももの前の筋肉である
大腿四頭筋は、膝のお皿を通って
脛骨粗面(けいこつそめん)という部分に付着しています。
成長期は、
- 骨の強度 → まだ弱い
- 筋肉の力 → トレーニングでどんどん強くなる
この状態でジャンプ・ダッシュ・キックを繰り返すと、
強靱な筋肉の牽引力が、弱い骨を引っ張り続けることになり、
その結果、骨が剥がれるような炎症が起こるのです。
⚠️ これは「筋肉が腫れている」のではなく、
骨そのもののトラブルです。
放っておくとどうなる?
痛みを我慢して続けていると、
- 剥がれた骨が浮いたまま骨化
- 膝の下に出っ張りが残る
- 大人になっても形が戻らない
というケースも少なくありません。早めの対応が、将来の膝を守ります。
兆候があったらできる対処
もし、
がある場合は、
✔️ オスグッドバンドで脛骨粗面下を圧迫し、
大腿四頭筋の牽引力を軽減する
✔️ 練習量・強度の見直し
✔️ 早めに専門家へ相談
が大切です。
※ テーピングでも対応可能ですが、
かぶれやすいため専用バンドの方が実用的です。
実は一番大事なのは「食事」です
骨の成長と強度には、
- たんぱく質(第一優先)
- カルシウム
- ビタミンD・K
- エネルギー量
といった栄養が不可欠です。
どれだけケアしても、
身体を作る材料が足りなければ、回復も成長も追いつきません。
👉 成長期こそ、何を食べているか…が将来の身体を決めます。
成長期の痛みは「身体からのメッセージ」
そのうち治るだろう」
「みんな通る道だから」
そう思われがちですが、
オスグッド病は放置すれば一生残る可能性がある障害です。
成長期の痛みは、
👉 “今の負荷が、この身体には強すぎる”というサイン。
当院では、
- 膝の状態評価
- 成長段階の見極め
- 運動・ケア・栄養の総合アドバイス
まで含めてサポートしています。
保護者の方へ
お子さんの
その一言が、未来の膝を守るきっかけになります。
気になるサインがあれば、早めにご相談ください。
詳細は外傷専用ページにて
足関節
アキレス腱炎(断裂)三角骨障害、捻挫(前距腓靭帯損傷、前脛腓靭帯損傷、etc.)、腓骨筋腱脱臼、足根骨骨折(踵骨骨折、距骨)、足関節脱臼(脱臼骨折)、変形性足関節症、骨軟骨障害、ポット骨折、デュピートレン骨折、コットン骨折
詳細は外傷専用ページにて
足部(足の甲〜足趾、足底)
足根骨骨折、リスフラン関節脱臼、外脛骨症、外反母趾、趾骨骨折、モートン病、下駄骨折、Jones骨折、偏平足、足底筋膜炎
詳細は外傷専用ページにて
当院では、R1年5月末をもちまして
健康保険の取り扱いを終了させて頂きました。
6月からの新体制へ本当の思い。
ふくふく接骨院・整骨院では新たな診療システムとなります。
外傷での診療も自費診療になります。(償還払い制度は準備中です)
R7年10月27日時点で10年目を迎えました。
これまで本当に様々な方が来院されて行きました。
1年間だけでも何百人もの患者さんが増え行く中で本当に日々様々な疾患とも真剣に向き合って来ました。
接骨院では1週間に一人新患さんが来院すれば良いと言われています。
同じ患者さんを頻繁に来院させる院も多い中、ふくふく接骨院・整骨院では1日平均数人の方が多方面から来られてました。
混雑するシーズンは新規受付不可でキャンセル待ちも度々ありました。
キャンセル待ちや新規受付2.3週間待ちと言う日も良くありました。
休日を作るたびに予約待ちが山のように増えていくことも多々ありました。
皆様とのご縁もあり肩や腰を痛めたり捻挫や肉離れをしたら車で何時間も先から駆けつけてくる事も何度もありました。
だからこちらも全力で応えたい!
またプロの選手やジュニアアスリートが来院する中で、保護者説明が上手く伝わらなかったり、
満足の行く治療が時間内に行えない事も私自身何度かありました。
また待ち時間が長く途中で治療を諦め帰られたり、人手不足でご迷惑をかけたり、
予約がなかなか取れず、施術まで辿り着かない思いもさせていた事もあったかと思います。
絶対にがっかりはさせたくない、
まず、6月からはこれらを全て納得の行くまで治療出来る環境を確保する事にしました。
現代の医療機関は3分間診療と言われる中、
中にはレントゲンを撮って適当に診断名を付けて膨大な保険請求をすることや…
リハビリは流れ作業で電気5分、マッサージ5分、痛みが強ければ注射、湿布の処方箋で終わり・・・
納得の行く説明も、何をしているのか、されたのかわからない程度の院も多い。
しかし接骨院では同じ様に外傷治療を行っても保険組合がケガの診断を認めないという、おかしなケースが増えてます。
それでは、どんなに良い治療を献身的に行っても患者さんへの不信感が残る
また、国民医療費の増大に伴なう財政の圧迫を避けたいが為に健康保険組合から
患者様に文書や手紙が届き、返答の内容によっては保険負担分を支払うようなケースに発展し、ご迷惑をおかけする事も多くなっています。
病院で治らないから来院してくれる。。。
その現状は中々保険組合には届かず、この先も益々国の保険診療制度はきつくなる。
まず、6月からは保険診療を廃止する事で、
治療の制限をなくし最良の治療を提供して行きます。
3月以降の完全予約治療は1人の疾患を手術台のオペ同様に一治療として考え、
満足の行く、自分自身も納得の行く結果を追求して行きたいと考えています。
治療は初診時では、1時間から1時間半頂く事もあるかと思います、
これまでの待ち時間をすべて治療の時間に費やす思いです。
私が外傷や慢性痛に対応する際には殆どがこのスタンスです。
初回の治療をきっかけに、劇的に回復させるのが目的です。
治療計画を立てて無駄を省き、急性の怪我に対する治療回数は極力抑えて、治療費や通院時間も減らすシステムです。
尚、完全予約や受付も一人で行うことが多くなりましたので、ご不便も生じるかと思いますが、より親身になり一人一人励まし万全の体制を組み立てて参ります。
また今年は節目の年と感じています。
これまで本当に多くの方々を通じ多種多様な疾患を経て来ました。特に足関節捻挫、ジュニアアスリート特有の疾患数は
クリニックや近隣の施術所を遥かに超えるペースでした。
これらの実務経験を今年から地方や他県の方々へ還元出来ない物かと2年前より真剣に考える様になっておりました。
実際、昨年から自分の今出来る最善を、先輩や後輩、次世代の柔道整復師に提供していく場を設けております。
これまでご来院して頂いた方々があってこその、今の私の立場と技術を得る事が出来ました。
この先も日々研究を続け、一つ一つ真剣な現場であり続けて行きたいと思います。
6月以降も何卒よろしくお願い申し上げます
ふくふく接骨院・整骨院【院長:川俣瑞紀】
その痛み、我慢しないでください。回復への第一歩を、今ここから。
ケガから一日でも早く、いつもの日常へ。
その痛みから抜け出したい方は、ぜひ当院にご相談ください。
【骨折・脱臼・打撲・捻挫・肉離れ】など、ケガをしたその瞬間から回復に向けて細胞は動いていきます
ぎっくり腰や寝違え、打ち身や突き指、スポーツでの怪我、これらは正しく患部の状況を判断し、科学的な根拠を持った治療で最短のゴール(卒業)を目指します。そのためには各種検査(徒手検査・超音波画像診断装置:エコー検査)を行い、患部の状態を把握します。そして患部に最適な固定や施術、物理療法を行う必要があります。
これらを細胞の修復過程に照らし合わせながら施術を進めることで後遺症を残す事なく治癒に至ります。
正しい治癒過程を取れなかった場合や、痛みが少ない、又は症状を我慢した結果、変形性関節症、四・五十肩や慢性腰痛、肩こりや神経痛(障害)やスポーツ障害、腱鞘炎やばね指などの組織の変化した状態【慢性化】した状態になってしまいます。
なぜなってしまったのか?そして、なってしまったものを、どのように刺激をかけてリハビリしていくのか?そして何の根拠を持って組織の変化がかけられるか…を明確にする事で細胞は治癒に向けて走り始めます。
施術後に、“こんな施術に早く出会いたかった”とお声をいただくことがあります。
施術家として、これほど嬉しい言葉はありません。
そう言っていただける施術を、これからも追求し続けます。
施術者紹介

川俣 瑞紀(かわまた みずき)
生年月日:1990年1月12日
出身地:茨城県(栃木県)
【所有資格】
柔道整復師(国家資格)
【その他の経歴】
・柔道整復学協会(代表)
・整復操作実用研究会
・ハワイ大学&フィリピン
(人体全身解剖学取得)
・日本疼痛学会
・日本骨軟組織学会
・NASMーPES
・Formthotics認定医療アドバイザー
・KYT &RHT(ベーシック・アドバンス)
 3男2女の7人家族です(1人増えました)
3男2女の7人家族です(1人増えました)
みなさまの来院をお待ちしております
アクセス

【住所】013-0102
秋田県横手市平鹿町醍醐字醍醐84−3
【受付時間】
午前:8:00〜 12:00
午後:14:30〜 18:30
【休診】
水(午後)土(午後)、日(全日)
※祝日は不定休
✳︎水(研修時は)休診
完全予約制
スクロールできます
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
8:00〜
12:00 | 〇 | 〇 | △ | 〇 | 〇 | 〇 | × |
14:30〜
18:30 | 〇 | 〇 | × | 〇 | 〇 | × | × |
定休日:水曜・土曜の午後 日曜(全日)
水(午前)・祝日は不定休
午前11時は基本的に初診枠を開けています
午後は変動します(初診時の最終受付は要相談)※水曜日は研修により不定休ですのでLINE/留守電へメッセージをお願い致します。
※当日予約の受付は、午前→11時まで/午後→18時までとなります。
-1-1024x536.png)